Экстракорпоральное оплодотворение: показания, список анализов и описание методики ЭКО
Почти каждая семья однажды задумывается о том, чтобы завести ребенка. У некоторых пар беременность наступает без особой подготовки. Но иногда воплотить в жизнь мечту о пополнении семейства непросто: состояние здоровья одного из партнеров становится преградой к появлению двух долгожданных полосок на экспресс-тесте. Такая ситуация может послужить поводом для депрессии как у женщины, так и у мужчины и даже разрушить брак. Однако результаты работы врачей-репродуктологов наглядно демонстрируют, что неразрешимых проблем на пути к материнству и отцовству сегодня практически не осталось. Самый надежный метод помощи бесплодным парам — экстракорпоральное оплодотворение.
Содержание статьи:
Что такое экстракорпоральное оплодотворение
Экстракорпоральное оплодотворение (ЭКО) — это технология, которая позволяет обойти возможные причины бесплодия путем извлечения половых клеток из организмов будущих родителей и искусственного соединения их в условиях лаборатории. После этого жизнеспособный эмбрион подсаживается обратно в матку пациентки или суррогатной матери.
Успешность ЭКО в среднем составляет 30%. Но истинные шансы на положительный результат процедуры оцениваются индивидуально и зависят от состояния здоровья и возраста супругов, профессионализма врачей, качества лабораторного оборудования и применения вспомогательных технологий.
Считается, что при каждой последующей попытке ЭКО вероятность наступления беременности снижается. Но не стоит забывать, что учитывать нужно не только шансы на успех в каждом конкретном протоколе, но и суммарную вероятность достижения цели. Так, если у пары, которая решилась на одно ЭКО, вероятность зачать ребенка составляет 30%, то у супругов, предпринявших три попытки — около 70%.
Сегодня в России работает порядка 180 государственных и частных клиник, где можно сделать ЭКО. Средняя стоимость этой процедуры приближается к 110 тысячам рублей. Государство предоставляет квоты на ЭКО, которые дают возможность бесплатно пройти процедуру бесплодным парам. Сумма квоты не превышает 106 тысяч рублей.
Показания к назначению ЭКО
Важно помнить, что экстракорпоральное оплодотворение — это не универсальное решение проблемы бесплодия, ведь иногда плохое состояние здоровья одного из родителей попросту исключают вероятность благополучного зачатия. Однако возможность использовать донорскую сперму либо яйцеклетку или обратиться к программе суррогатного материнства позволяет достичь цели, пусть даже ценой отсутствия генетического родства с одним из родителей.
К показаниям для проведения ЭКО относятся:
- трубно-перитонеальное бесплодие: спаечный процесс органов малого таза, который мешает попаданию яйцеклетки в полость матки, а также удаление обеих маточных труб по причине внематочных (трубных) беременностей или гнойно-воспалительных заболеваний маточных труб;
- эндометриоз;
- отсутствие овуляции, которое не поддается лечению;
- низкое качество спермы у мужчины;
- необъяснимое (идиопатическое) бесплодие (по статистике, встречается у каждой 6–7 семейной пары, не способной к зачатию).
ЭКО может быть проведено и одинокой женщине, не имеющей супруга и семьи. Если будущая мама здорова, ей предложат более простую процедуру — искусственную инсеминацию, при которой подготовленная донорская сперма вводится в матку при помощи катетера. Однако при гинекологических заболеваниях, препятствующих естественному оплодотворению, пациентка будет направлена на ЭКО.
Какие обследования нужно пройти перед ЭКО?
Подготовка к ЭКО позволяет повысить шансы на быстрое наступление беременности. Поэтому солидные клиники, специализирующиеся на проведении оплодотворения «в пробирке», рекомендуют будущим родителям заранее проверить состояние здоровья.
Женщина, которая планирует ЭКО, должна пройти следующие анализы и диагностические процедуры:
- Анализ крови на группу и резус-фактор.
- Клинический анализ крови (действителен 1 месяц).
- Анализ крови на сифилис, ВИЧ, гепатиты В и С (действителен 3 месяца).
- Исследования мазка из влагалища, цервикального канала, уретры на флору и степень чистоты (результаты действительны 1 месяц).
- Общий анализ мочи (действителен 1 месяц).
- Заключение терапевта о состоянии здоровья (действительно 2 года).
- Цитологическое исследование мазка с шейки матки (на атипические раковые клетки).
- Анализы крови на гормоны.
- Исследование мазка из влагалища и цервикального канала методом ПЦР-диагностики (на наличие инфекционных заболеваний — хламидиоз, уреаплазмоз, микоплазмоз и др.).
- Если пациентка перенесла какие-либо операции, необходимо предоставить выписки из больничной карты (с данными гистологических исследований).
Список необходимых обследований перед ЭКО для мужчин несколько короче:
- Анализ крови на ВИЧ, сифилис, гепатиты В и С.
- Спермограмма.
- Анализ мазков из уретры на инфекции, передаваемые половым путем.
Выбор программы экстракорпорального оплодотворения
ЭКО — достаточно общий термин, который может подразумевать разную последовательность процедур. В некоторых случаях часть этапов исключается — например, когда нет показаний для гормональной стимуляции, врач может предложить пациентам ЭКО в естественном цикле, когда из яичника женщины забирается одна яйцеклетка, созревшая физиологически, без помощи лекарств.
То, из каких этапов будет состоять ЭКО в каждом конкретном случае, зависит от состояния здоровья и пожеланий пациента, а также определяется профессионализмом врача и техническим оснащением клиники.
- Классическое ЭКО подразумевает все основные этапы процедуры искусственного оплодотворения — стимулирование яичников, забор яйцеклеток, их оплодотворение в пробирке, подсадка эмбрионов в полость матки.
- ЭКО с ИКСИ используется в случаях, когда здоровых сперматозоидов в сперме партнера крайне мало. После получения яйцеклеток врач под микроскопом вводит иглу, содержащую один здоровый сперматозоид, внутрь женской половой клетки. Такая процедура значительно увеличивает шансы на благополучное наступление беременности.
- ЭКО с применением хетчинга — еще один метод, упрощающий процесс зачатия. Успешное наступление беременности определяется тем, сумеет ли эмбрион вылупиться из оболочек, защищающих его до определенного момента от воздействий окружающей среды, и прикрепиться к стенке матки. Чтобы повысить результативность ЭКО, врач может рассечь эту прозрачную оболочку, так эмбриону будет легче имплантироваться в эндометрий.
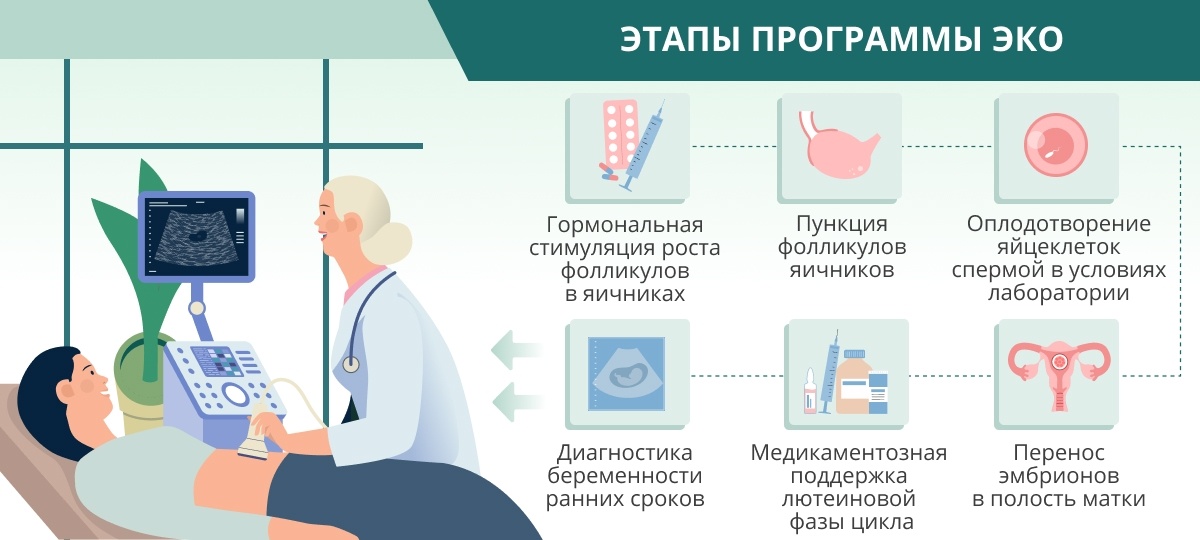
Методика экстракорпорального оплодотворения
Вопреки предрассудкам, ЭКО не требует госпитализации женщины и не занимает много времени. За 1–3 недели до предполагаемого дня зачатия пациентке назначают гормональные препараты в форме таблеток или инъекций, которые она принимает по схеме, предложенной врачом.
В назначенный день, когда УЗИ показывает, что фолликулы в яичнике выросли до нужного размера, врач вводит через стенку влагалища иглу в брюшную полость будущей мамы, чтобы откачать (аспирировать) содержимое созревших фолликулов и обнаружить в фолликулярной жидкости яйцеклетки. Полученные яйцеклетки эмбриолог изучает под микроскопом, оценивает их качество и помещает в инкубатор, контролирующий температуру, содержание газов (углекислого газа, кислорода), влажность.
В этот же день мужчина сдает сперму, которая подвергается обработке, после чего медики отбирают наиболее полноценные и жизнеспособные сперматозоиды.
Когда все готово для оплодотворения, эмбриолог (в зависимости от выбранной тактики) либо добавляет сперматозоиды в емкость, содержащую яйцеклетку, либо самостоятельно вводит мужскую половую клетку внутрь женской (ИКСИ). Как правило, для оплодотворения используются сразу несколько яйцеклеток, ведь не всегда процесс проходит успешно и не все эмбрионы оказываются жизнеспособными. В каждую яйцеклетку должен попасть только один сперматозоид для обеспечения хромосомного набора нормальной человеческой клетки: 46 хромосом — по 23 хромосомы получает зигота из яйцеклетки и сперматозоида.
Оплодотворенные яйцеклетки вновь помещают в инкубатор — им нужно подрасти в питательной среде прежде, чем они будут возвращены в тело женщины. Это занимает 2–5 дней. По желанию пациентов несколько жизнеспособных эмбрионов могут быть заморожены — так, в случае неудачного завершения ЭКО, процедуру не придется повторять с самого начала. В это же время специалисты при необходимости проводят преимплантационную диагностику — выявляют возможные генетические патологии у эмбриона.
Спустя 5 дней, если эмбрион развивается благополучно (такой эмбрион называется бластоцистой), женщина возвращается в клинику, где в ходе короткой безболезненной процедуры на гинекологическом кресле эмбрион (как правило, один или два) переносится в полость матки.
После ЭКО
Означает ли успешная подсадка, что женщина через 9 месяцев наверняка станет мамой? К сожалению, даже при грамотной работе врачей эмбрион может не прижиться в матке — ведь и у здоровых женщин беременность не всегда наступает после оплодотворения яйцеклетки сперматозоидом естественным путем. Имплантация эмбриона зависит от очень многих не до конца исследованных факторов, и нигде во всем мире никто не может дать гарантию благополучного приживления эмбриона.
После переноса эмбрионов назначают препараты, способствующие развитию возможной беременности: «Утрожестан», «Дюфастон», «Прогинова» и другие.
Когда же можно узнать о беременности после ЭКО?
Эффективность процедуры искусственного оплодотворения оценивается при помощи экспресс-теста мочи и анализа крови на концентрацию ХГЧ (хорионического гонадотропина человека) обычно через 8–10 дней после подсадки 5-дневных эмбрионов.
Стоимость услуг
Услуга | Цена (руб.) |
|---|---|
ЭКО – длительность культивирования 48ч | 82000 |
ЭКО – длительность культивирования 120ч | 122000 |
Вспомагательный хетчинг | 5000 |
Внутрицитоплазматическая инъекция единичного сперматозоида в яйцеклетку (независимо от количества яйцеклеток) | 17000 |
Если ЭКО успешно и анализ окажется положительным, женщина официально считается беременной и начинает путь длинной в 9 месяцев к встрече с будущим ребенком. Однако следует помнить, что в первом триместре, как и при любой беременности, вероятность спонтанного выкидыша достаточно велика. Поэтому важно тщательно следить за самочувствием и следовать рекомендациям наблюдающего вас акушера.